Остеохондроз позвоночника - заболевание, которое известным американским профессором Д.Митчелл названо "мелким бесом в спине".
Человечество страдало этим заболеванием во все времена - так, характерные изменения позвоночника установлены при вскрытии гробниц египетских фараонов и римских патрициев. В современном мире в связи с урбанизацией, низкой двигательной активностью, изменением режима и качества питания, ухудшением экологических условий окружающей среды остеохондрозом позвоночника страдают до 80% жителей Земного шара. Женщины болеют остеохондрозом чаще, но у мужчин чаще возникают обострения, они чаще оперируются и уходят на пенсию по инвалидности. В целом среди многих поражений позвоночника остеохондроз - одно их самых распространенных заболеваний, занимающее в общей структуре заболеваемости с временной утратой трудоспособности одно из первых мест. Дефиниция широко распространенного среди неврологов России диагноза остеохондроза позвоночника на современном этапе некоторыми, преимущественно зарубежными исследователями, подвергается пересмотру.
Так, согласно решениям Международной Ассоциации вертеброневрологов, или неврологов, занимающихся лечением заболеваний позвоночника (от латинского vertebra-позвонок) рекомендуется пользоваться определением "вертебральные дисфункции" вместо более привычного и принятого в России понятия остеохондроза позвоночника. Вместе с тем ряд ведущих неврологов как в России, так и за рубежом считают, что остеохондроз позвоночника имеет не только анатомо-морфологическое, но и клиническое звучание, в связи с чем в происхождении (генезе) и структуре шейных, грудных и пояснично - крестцовых вертебральных (позвоночных) синдромов ведущее место занимает остеохондроз позвоночника и опосредованные им рефлекторные цервикалгические, цервикокранио-брахиалгические, дорзалгические, люмбоишиальгические и люмбальгические синдромы.
Статистические исследования, проводимые в России и за рубежом показывают, что патология только пояснично-крестцового отдела имеет большое распространение и составляет около 30% общей заболеваемости, 20-30% всех заболеваний нервной системы и более 80% заболеваний периферической нервной системы.
Согласно исследованиям Жаденова И.И. (1999) заболевания суставов среди городского населения некоторых районов России достигают 10,3%. Таким образом, по крайней мере, каждый 8-9-й человек среди жителей страны страдает каким-либо заболеванием позвоночника (остеохондроз, сколиоз, кифоз). По данным В.К. Велитченко (2002) среди многочисленных форм поражений суставов на первом месте по распространенности стоят дегенеративно-дистрофические заболевания позвоночника и суставов, которыми страдают от 8 до 12% населения различных стран. Несмотря на существенное снижение первичной заболеваемости, их распространенность все еще остается высокой. Особую значимость приобретает проблема проведения амбулаторно-поликлинического лечения ввиду того, что методики лечебных мероприятий, применяемые в большинстве лечебных учреждений адаптированы исключительно к стационарному этапу. Такой шаблонный подход, не учитывающий этап, этиопатогенетические факторы, особенности саногенетических реакций у конкретного больного, зачастую приводит к "срыву компенсаторных реакций" (В.П.Веселовский, 1982) и ухудшает процесс проведения реабилитационных мероприятий (Лиев А.А., 1990).Отсутствие достаточно эффективной помощи больным с заболеваниями позвоночника (остеохондроз, сколиоз, кифоз), имеющими, как правило, хронический характер, с чередованием ремиссий и обострений приводит к утрате доверия к врачу. Как указывают некоторые опытные клиницисты (А.А. Лиев, 1996; C.Buddeberg, 1988 и др.) "пассивность врача недопустима, так как может привести к психосоциальной гибели больного задолго до его биологической смерти".
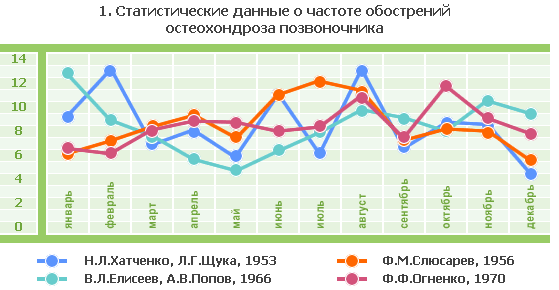
Данные исследования сезонности обострений заболеваний позвоночника, проведенных многими исследователями в городах разных регионах страны и сотрудниками нашей клиники в г.Москве, представлены в диаграмме 1.

Анализ частоты обострений свидетельствует о том, что максимумы заболеваемости приходятся на февраль-март и август-сентябрь, что по данным большинства ученых объясняется усилением физических нагрузок лиц городского населения в пре- и постдачный период. Данный момент ярко иллюстрирует необходимость круглогодичного постоянства нагрузок, и именно применительно к заболеваниям позвоночника. Если уж у относительно здоровых лиц имеется предрасположенность к появлению заболеваний позвоночника, то при уже сформировавшемся позвоночном синдроме постоянные физические нагрузки просто крайне необходимы!
Основные проявления остеохондроза позвоночника связаны, во-первых, с поражением непосредственно структур самих позвонков - так называемые вертебральные синдромы -соответственно отделам позвоночника называются цервикалгия (шейный), дорзалгия (грудной) и люмбалгия (поясничный), и большая группы внепозвоночных или экстравертебральных, синдромов - нейродистрофические, нейрососудистые и мышечно-тонические. Основные клинические проявления вертеброгенных заболеваний зависят не от изменения дисков, а от степени вовлечения в процесс тех или иных нервно-сосудистых образований, расположенных в позвоночном канале. Большинство отечественных и зарубежных авторов утверждают, что в развитии вертеброгенных поражений основное место занимает неравномерная натренированность мышц. Например, преобладание сгибателей над разгибателями способствует смещению и подвывиху в межпозвонковых суставах. Смещение или выпадение межпозвонковых дисков - в виде протрузий или грыж межпозвонкового диска при остеохондрозе в сочетании с местными реактивными изменениями являются причинами ущемления и повреждения корешков межпозвоночных нервов. Пораженный в результате остеохондроза позвоночник формирует многочисленными рецепторами поток патологической импульсации, который в сочетании с неблагоприятным влиянием механических перегрузок образует мышечные спазмирования, в результате чего развиваются уплотненные тяжи, содержащие болезненные плотные узелки, или триггерные пункты ("trigger points"). Данные триггерные пункты вызывают развитие т.н. миофасциальных болевых синдромов, обуславливающих основную тяжесть заболевания больных остеохондрозом позвоночника.
Клинические проявления заболеваний позвоночника ввиду их большого числа многообразны, полиморфны, включают в себя как органические поражения, так и модифицированные функциональные состояния. Безусловно, необходимо отметить, что бытующее в практической медицине разделение патологических состояний на органические - или имеющие в основе своей какой-либо морфологический субстрат, и функциональные до определенной степени условно по существу. Уровень состояния современной медицинской науки во многом неправомерно включает последние, зачастую возникающие за счет тончайших, интимных сдвигов, в разряд ирреального, якобы не имеющего никакой патоморфологической структуры.
Наличие определенного морфологического субстрата обычно расценивают "по молчаливому соглашению" как свидетельство необратимости патологического состояния. Достижения в частности мануальной медицины у больных с заболеваниями позвоночника показали (Наминов В.Л., 1996), что это далеко не всегда соответствует действительности. Каждому клиницисту известно, что функциональные нарушения позвоночника нередко предшествуют анатомическим, заметно обгоняя их в своем развитии на определенных этапах развития заболевания. Продолжительные, либо часто повторяющиеся изменения функции, например работа с функционально заблокированными позвоночно-двигательными сегментами, или спазматически укороченными мышцами могут обусловить и их морфологическую перестройку.
Отражением сложного взаимодействия и работы множества элементов позвоночника является его функциональное состояние. Под функциональным состоянием понимают некоторый уровень активности определенных зон и глубоких структур позвоночника, причем каждый уровень обусловлен различным соотношением вегетативной, моторной и проприоцептивной активации. Считается, что общее функциональное состояние - системный ответ организма, обеспечивающий совокупность взаимодействующих между собой элементарных структур и процессов в целях достижения решения определенных задач.
Знание, своевременная диагностика и непременно адекватная терапия развивающихся патологических изменений, даже на этапе формирования стойкой морфологической перестройки структур позвоночно-двигательных сегментов позвоночника, сосудов и мышц у больных c заболеваниями позвоночника, могут способствовать более ранней компенсации либо полного восстановления исходной функции в прежнем объеме, и, напротив, игнорирование повышает опасность возникновения и длительность рецидивов.
Природа удивительно целесообразно приспособила наше тело для движений. Опорно-двигательный аппарата человека - прекрасно сбалансированная система, с огромным запасом прочности и не менее значительным запасом гибкости. Позвоночник (рис.1) имеет спиралеобразную форму, что дает возможность выдерживать достаточно большие осевые нагрузки и одновременно быть гибким, амортизировать атмосферное давление, вес головы и верхних конечностей, предохраняя тем самым спинной и головной мозг и внутренние органы от повреждений.
Согласно классификации заболеваний позвоночника (Антонов И.П., 1984) вертеброгенные поражения подразделяются по уровню поражения: шейного, грудного, пояснично-крестцового отделов.
На шейном уровне (ШОП) выделяются:
- рефлекторные синдромы- цервикалгия, цервикокраниалгия (задний шейный симпатический, позвоночной артерии и др.), цервикобрахиалгия с мышечно-тоническими или вегетативно-сосудистыми или нейродистрофическими проявлениями;
- корешковые синдромы - дискогенное поражение корешков и корешково-сосудистые синдромы (радикулоишемия);
Клинические синдромы шейного остеохондроза во многом обусловлены анатомо-физиологическими особенностями именно шейного отдела позвоночника. Дегенеративные изменения в межпозвонковом диске чаще встречаются в наиболее подвижных нижне-шейных отделах позвоночника (С 5, С 6, С 7). Из-за большой плотности центрального отдела задней продольной связки задние грыжи (протрузии и тем более пролапсы или грыжи) в шейном отделе позвоночника встречаются чрезвычайно редко. Более характерно выскальзывание диска в боковом и заднебоковом направлениях. Разрастание остеофитов в области крючковидных отростков шейных позвонков направлены в сторону канала a.vertebralis и нередко вызывает ее ирритацию или сдавление. Патология ШОП дебютирует почти всегда болью или ощущением дискомфорта в области шеи, чаще приступообразного характера.

Ирритативно-рефлекторные синдромы в первую очередь включают в себя:
1. Болевые
а) цервикалгия - интенсивная прокалывающая сверлящая или тупая боль в глубинных отделах шеи. Максимальная выраженность по утрам, после сна, усиливается при поворотах головы, кашле, чихании, смехе;
б) цервикокраниалгия - боль локализуется в шее, затылочной области, голове;
в) цервикобрахиалгия - боль в области шеи, сочетается с ноющим болевым ощущением в глубинных отделах плеча и предплечий (вегетативная, склеротомная боль).
2. Мышечно-тонические, возникающие опосредованно вследствие постоянной ирритации ноцицептивных (болевых) рецепторов вокруг дегенерированного диска и суставов с возбуждением сегментарного аппарата спинного мозга, включая и мотонейроны (особенно g -мотонейроны). Возникающее зачастую мгновенно напряжение (или спазматическое укорочение) мышц приводит к ухудшению в них метаболизма, гипоксии, отеку и изменениям трофики отделов мышцы. Пальпаторно в них можно выявить участки болезненных уплотнений и тяжистости. Данные точки обозначаются как триггерные пункты (Travell J., Simons D.,1989; Lewit K.,1990; Попелянский Я.Ю., 1990; Иваничев Г.А., 1991; Лиев А.А.,1994 и мн.др.). Активность данных триггерных пунктов может вызывать формирование таких клинических синдромов, как синдром нижней косой мышцы головы, синдром мышцы, поднимающей лопатку (лопаточно-реберный), передней лестничной мышцы и другие.
На грудном уровне (ГОП) выделяются:
- рефлекторные синдромы - торакалгии с мышечно-тоническими, вегетативно- висцеральными и нейро-дистрофическими проявлениями;
- корешковые синдромы - аналогично дискогенное поражение соответствующих корешков.
Клинические синдромы поражения грудного отдела позвоночника также связаны с его функционально-анатомической спецификой. Так, опорная функция грудных межпозвонковых (дугоотростчатых) суставов увеличивается при ротационных движениях. Основная нагрузка при этом падает на передние отделы межпозвонковых дисков, где чаще происходят дегенеративные поражения. При различных деформациях позвоночника страдают суставы головок ребер и бугорков ребер (или в целом композитный реберно-позвоночный сустав). Формированию артрозов способствуют и заболевания органов грудной клетки, и в первую очередь хронические обструктивные заболевания легких (А.А.Лиев, В.Л.Наминов, 1994).
Основным симптомом заболевания является болевой синдром, наиболее интенсивный по ночам, усиливающийся при вибрациях, охлаждении, ротациях туловища, дыхании. Экстравертебральные проявления на грудном отделе позвоночника, опосредованные триггерными пунктами соответствующих мышечно-фасциальных морфологических структур, многообразны: синдром большой и малой грудных мышц; синдромы передней, боковой грудной стенки; синдром верхнего отверстия; синдромы трапециевидной мышцы, широчайшей мышцы спины и многие другие.
Для проведения дифференциального диагноза следует различать вертеброгенные рефлекторные мышечно-тонические, дистрофические и сосудистые рефлекторные синдромы грудного уровня. При выявлении этих синдромов в области спины их определяют как дорзалгия, а в области передней грудной стенки - пекталгий (вертеброгенная некоронарогенная боль).
Компрессионные синдромы на ГОП достаточно, несмотря на богатую рентгенологическую манифестацию, редки; клинически проявляются опоясывающей болью и гипалгезией в соответствующих дерматомах.
Поясничные вертеброгенные синдромы включают в себя рефлекторные синдромы - мышечно-тонические, нейрососудистые и нейродистрофические, локализуются в области позвоночника (вертебральные синдромы), в области таза, пояса нижних конечностей (пельвиомембральные синдромы). Вертебральные синдромы проявляются изменением объема движений в поясничной области с деформацией, напряжением мышц, болезненностью тканей в этом отделе.
Выделяют острую (прострел, люмбаго), подострую или хроническую люмбалгию. Приступ острой люмбалгии развивается в течение минут и часов, чаще внезапно, при неловком движении. Возникает колющая боль в глубоких тканях, расширяющая со жгучим оттенком или с ощущением холода в пояснице, обильное потоотделение. Больные застывают в той позе, в которой их захватил приступ. Защитные (анталгические) позы разнообразны. Второе проявление острой люмбалгии - тонические ремиссии поясничных мышц, их напряжение, которые определяются как защитные позы. Острая люмбалгия продолжается 5-6 дней. Первый приступ завершается быстрее, чем последующие. Подострая или хроническая люмбалгия протекает по-иному. Этому предшествует охлаждение, статические перенапряжения, боль возникает через 1-2 дня, часто преобладает на одной стороне поясницы, усиливается при продолжительном сидении, стоянии, после наклонов туловища. Ограничен наклон туловища вперед, с каждым днем уменьшается объем движений, боль становится постоянной, усиливается при кашле, чихании. На стороне боли повышается кожная температура, изменяются вегетативные показатели. Подострые люмбалгии протекают неделями, иногда месяцами, расширяются зоны болевых проявлений - на крестец, ягодицу, ногу.
Боль преимущественно в крестцово-копчиковой области характерна для синдрома кокцигодинии. Жалобы сводятся к разнообразным болевым ощущениям в области копчика: "судорожным", "разъединяющим", часто "глухим" ощущением жжения. Боль и парестезии иррадируют в задний проход, ягодицы, крестец, половые органы, нижнюю часть поясницы, задние отделы бедер, уменьшаются стоя, усиливаются лежа на спине. Симптомы связаны с мышечно-тоническими ремиссиями и соответствующим раздражением рецепторов фиброзных образований. Кокцигодиния бывает продолжительной и упорной.
Между грушевидной мышцей и крестцово-остистой связкой проходят седалищный нерв и нижняя ягодичная артерия, они подвергаются компрессии при длительном тоническом напряжении мышцы с развитием клинической картины седалищной невропатии. Формируются признаки поражения седалищного нерва: боль в голени и стопе, вегетативные нарушения в них. При значительной компрессии нерва появляются мышечные гипотрофии, снижение ахиллова рефлекса, перемежающаяся хромота.
Сдавливание полового нерва приводит к формированию симптома подгрушевидной пудендоневропатии, характеризуется болью в средних отделах ягодицы, усиливается при растяжении крестцово-остистой связки. Выявляется болезненность седалищной ости, легкие сфинктерные нарушения.
Тонические напряжения грушевидной мышцы, сочетающиеся с подобным состоянием других мышц тазового дна характерны для синдрома "тазового дна".
Автор: В.И. Дикуль