И от быстроты восстановления после микротравм зависит, станет ли боль хронической или нет. При хронической боли в шее, как правило, не удается быстро и полностью избавиться от болей. Приходится жить с этим, и комплекс лечебных мероприятий направлен на борьбу с причинами вызывающими боли и притормаживание процессов дегенерации. Определенную роль играет ознакомление пациента с механизмом появления болей и способам борьбы с ней.
Причины болей
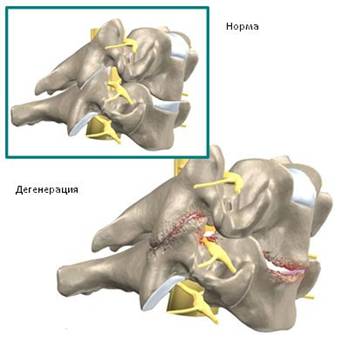 Диск состоит из соединительной ткани, которая по мере старения организма подвергается дегенеративным изменениям. Тем не менее, в большинстве случаев появление болей связано с избыточном процессом дегенерации. Этот процесс называется дегенеративным заболеванием дисков. Этот процесс запускается даже после небольших травм (протекающих вначале бессимптомно) и по мере повторения происходит эффект аккумуляции и соединительная ткань слабеет и изнашивается. А когда соединительная ткань теряет свои свойства, то очень высока вероятность повреждения, особенно при хлыстовых травмах. Иногда ускорению дегенерации способствует спондилолиз.
Диск состоит из соединительной ткани, которая по мере старения организма подвергается дегенеративным изменениям. Тем не менее, в большинстве случаев появление болей связано с избыточном процессом дегенерации. Этот процесс называется дегенеративным заболеванием дисков. Этот процесс запускается даже после небольших травм (протекающих вначале бессимптомно) и по мере повторения происходит эффект аккумуляции и соединительная ткань слабеет и изнашивается. А когда соединительная ткань теряет свои свойства, то очень высока вероятность повреждения, особенно при хлыстовых травмах. Иногда ускорению дегенерации способствует спондилолиз.
Диски между позвонками выполняют амортизационную функцию, в структуре диска есть гелеобразное ядро и так же, как в автомобильных амортизаторах эту роль выполняет масло или газ, диск принимает на себя вектор нагрузки и гасит удар, разбивая вектор на множество мелких. С годами эластичность диска снижается (происходит уменьшение содержания воды в нем) и соответственно снижается амортизационная функция. Вначале микротравмы повреждают наружное фиброзное кольцо, и место микротрещин замещает рубцовая ткань. Рубцовая ткань значительно слабее по прочности, чем исходная ткань. По мере увеличения участков замещения нормальной ткани рубцовой происходит истончение диска и снижение его амортизационных свойств. Происходит уменьшение высоты диска и соответственно расстояния между позвонками. При этом происходит избыточная нагрузка на фасеточные суставы, которые подвергаются большей нагрузки из-за уменьшения высоты и эластичности диска. Хрящевая ткань, выстилающие все суставы в организме (включая фасеточные) при избыточной нагрузке начинает разрушаться, что приводит к развитию артрита фасеточных суставов. Иногда в процессе дегенерации происходит формирование костных шипов (остеофитов). Считается, что причиной появления остеофитов является большое количество движений в сегменте. Остеофиты могут приводить к сужению пространства, в котором располагаются спинной мозг и корешки (стенозу спинномозгового канала).
Мышечное напряжение
 Мышечное напряжение (или миозит) общий термин для характеристики состояний, сопровождающихся скованностью движений в шее. В основе этого лежит мышечный спазм, который может первичным (связанным непосредственно с мышцами) или компенсаторным при процессах, локализующихся в связках, дисках.
Мышечное напряжение (или миозит) общий термин для характеристики состояний, сопровождающихся скованностью движений в шее. В основе этого лежит мышечный спазм, который может первичным (связанным непосредственно с мышцами) или компенсаторным при процессах, локализующихся в связках, дисках.
Механическая боль в шее
Так называют хроническую боль в шее потому, что есть четкая зависимость ее интенсивности от объема и количества выполняемых движений. Боли не связаны с компрессией корешка и, как считается, причиной их являются воспаленные фасеточные суставы и дегенеративный процесс в дисках. В таком случае, при увеличении двигательной активности в шее (при артрите фасеточных суставов и дегенерации дисков) возникает компенсаторный спазм мышц шеи. Спазм мышц, таким образом, блокирует избыток движений. Отличие от крампи в области шеи состоит в том, что при крампи мышцы не выполняют защитную функцию.
Цервикальная радикулопатия (шейный радикулит)
Пучок нервов корешка, выходя из спинного мозга, разветвляется по плечу и руке. Чувствительные волокна идут к кожным покровам, а моторные, иннервируют определенные мышцы плеча и руки, проводя электрические импульсы из головного мозга и спинного мозга. Когда происходит раздражение нервных волокон или сжатие (остеофитом или выпирающим диском) нарушается функция нерва. Это проявляется слабостью иннервируемой мышцы, онемением участка кожи в зоне иннервации или же болью в этой зоне.
Радикулопатия при грыже диска
Постоянные наклоны вперед, назад, повороты головы воздействуют на межпозвонковые диски. Диски до определенного момента выполняют свою амортизационную функцию. При нарушении целостности фиброзного кольца пульпозное ядро выходит за пределы кольца (грыжа диска) и таким образом происходит сдавление корешка в очень узком спинномозговом пространстве. Кроме того на корешок воздействуют биохимические компоненты из надорванного диска. Это будет проявляться болью, онемением, слабостью мышц в иннервируемой зоне. Грыжа диска в шейном отделе встречается чаще в молодом или среднем возрасте.
Радикулопатия при остеофитах
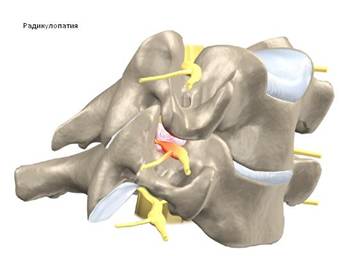 Остеофиты, которые могут появиться вследствие дегенеративных изменений в среднем возрасте , могут воздействовать на корешки и вызывать радикулопатию.
Остеофиты, которые могут появиться вследствие дегенеративных изменений в среднем возрасте , могут воздействовать на корешки и вызывать радикулопатию.
Остеофиты, как правило, давят на корешки внутри канала, где проходят корешки, и клиническая картина будет напоминать таковую при грыже диска. Симптомы будут аналогичными : боли по ходу плеча, руки онемение и слабость в иннервируемой группе мышц.
Стеноз спинномозгового канала (шейная миелопатия)
Самым серьезным осложнением дегенеративного процесса в шейном отделе является возникновение стеноза. Разрастания костных шипов (остеофитов) приводит к сужению спинномозгового канала и сдавлению не только корешков, но и самого спинного мозга (миелопатии). Это будет проявляться не изолированными проявлениями компрессии одного корешка, а симптомами компрессии спинного мозга. Это может проявляться нарушениями функции как верхних, так и нижних конечностей.
Симптомы
- Боль в шее.
- Головные боли.
- Боль в плече, руке, кисти.
- Ограничение подвижности в шее.
- Онемение, слабость и изменение рефлексов в руках и ногах.
- Нарушение походки «спастическая походка».
- Мышечная слабость в ногах.
Диагностика
Для начала необходимо получить ответ на ряд вопросов.
- Начало появления болей.
- Факт чрезмерных физических нагрузок.
- Факт травмы или оперативного вмешательства в прошлом.
- Наличие иррадиации болей в руки или ноги.
- Факторы, способствующие изменению интенсивности болей.
- Наличие проблем с мочевым пузырем или кишечником.
После получения такой информации проводится физикальное обследование.
- Проверяется объем движений в шее.
- Наличие спазмов мышц шеи.
- Наличие в мышцах шеи участков уплотнения.
- Чувствительность в руках и ногах.
Рефлекторная активность.
- Мышечная сила в верхних и нижних конечностях.
- Инструментальные методы диагностики.
Рентгенография. Рентгенография визуализирует только костные структуры позвоночника ( более мягкие ткани, такие как нервы, диски, мышцы – не видны на рентгеновских снимках.), Рентген помогает выявить инфекционные поражения костной ткани позвонков, переломы, опухоли. Рентгенография дает косвенное представление о степени дегенеративно- дистрофических изменений в позвонках (снижение расстояния между позвонками, наличие остеофитов и признаки артрита фасеточных суставов).
Магнитно-резонансная томография МРТ наиболее востребованный метод диагностики заболеваний позвоночника, так как визуализирует не только костные структуры, но и мягкие ткани, связки, диски. МРТ позволяет диагностировать опухоли, грыжи дисков, изменения мягкотканых структур. МРТ использует электромагнитное поле, в отличие от рентгена или КТ. МРТ совершенно безболезненно и процедура занимает в среднем 30-40 минут. Перед началом МРТ необходимо убрать все металлические предметы с тела (включая ювелирные изделия). Кроме того, при наличии в теле металла (импланты, стенты, эндопротезы) этот метод из-за сильного электромагнитного поля противопоказан. Существует два типа томографов - открытого типа (низкопольные) и туннельного типа (высокопольные).
КТ. Компьютерная томография- это разновидность рентгенологического исследования, дающая послойное изображение тканей. КТ лучше визуализирует костные структуры чем МРТ, но хуже мягко- тканые структуры. Нередко КТ проводится с контрастированием (миелография), что позволяет лучше визуализировать спинномозговые структуры (например, дифференцировать компрессию корешка грыжей диска от компрессии за счет стеноза).
ЭМГ. Проверяет скорость распостранения электрического импульса от ЦНС по конкретным нервам. Это дает возможность понять степень повреждения нервного волокна и выбрать прогностически эффективное лечение. Сцинтиграфия. Принцип исследования основан на разной степени поглощения радиоактивного изотопа в тканях с разной скоростью обмена веществ (большое накопление в тканях с высоким обменом). Методика чаще используется для выяснения характера поражения в участках патологической ткани (опухоли, инфекции).
Лабораторные анализы. Боли в шее могут признаком различных заболеваний в т. ч. и инфекционных. Поэтому нередко возникает необходимость провести развернутые биохимические анализы крови, кровь на ревмопробы, анализы на гормоны и.т. д для дифференциации и постановки точного диагноза.
Лечение
Основные задачи лечения: снятие болевого синдрома, профилактика повторного повреждения. Лечение индивидуальное и варьирует от консервативных методов и хирургических.
Консервативное лечение
Медикаментозное лечение. Медикаментозное лечение назначается для снятия болевого синдрома, воспаления, мышечного спазма и восстановления сна. Основы медикаментозного лечения:
- Медикаменты необходимо принимать только по назначению врача и только в предписанных дозировках.
- Некоторые аналгетики обладают рядом побочных действий.
- Длительный прием аналгетиков не действует на хроническую боль.
- Медикаменты практически не действуют на процесс дегенеративно-дистрофических изменений.
Шейный воротник. Применяется для фиксации шейного отдела при острой травме или при выраженном мышечном спазме. Иммобилизация помогает уменьшить нагрузку на шею и уменьшить боль. Шейные воротники бывают мягкими и жесткими.
Ортопедическая подушка. Рекомендуется пациентам для придания шее правильной позиции в ночное время.
Физиотерапия. Курсы физиопроцедур помогают снять воспаление и снять болевой синдром.
Физические упражнения. Дозированные физические упражнения доказали свою высокую клиническую эффективность. Упражнения помогают восстановить мышечный корсет, укрепить связки, улучшают кровообращение.
Хирургическое лечение
В каждом случае необходимо применение только подходящей методики. Три основные задачи хирургических методик:
- Декомпрессия корешков, вызванная грыжей диска или остеофитами (шейная радикулопатия).
- Декомпрессия спинного мозга (шейная миелопатия).
- Фиксация позвонков (при дегенерации).
Послеоперационные осложнения. Учитывая анатомические особенности шеи, всегда есть некоторый процент возможных послеоперационных осложнений:
- Последствия анестезии.
- Инфекционные осложнения.
Повреждения сосудов.
- Повреждение нервов.
- Повреждение спинного мозга.
- Нестабильность сегментов.
Автор: В.И. Дикуль